Con la colaboración de la Dra. Beatriz Q. Vallejo, especialista en comunicación clínica y en salud. Si quieres conocer más sobre el trabajo de la Dra. Beatriz Q. Vallejo, accede a Health Communications Gallery.
Estar presente también es una intervención clínica
En el trauma, el tiempo es oro. A veces tienes dos minutos, a veces menos. Pero, como recuerda la Dra. Beatriz Q. Vallejo, incluso en esos dos minutos hay algo que no se negocia: estar ahí.
Mirar a la persona, demostrar atención real, transmitir que importa, sostener presencia aunque aún no tengas todas las respuestas. Ese “estar” no requiere equipo, presupuesto ni, sobre todo, más tiempo. Requiere intención.
En este episodio de Hablemos de Trauma, la Dra. María Elisa Barrera conversa con la Dra. Vallejo sobre el lenguaje no verbal y la escucha activa: lo que el paciente recibe cuando tú no estás hablando, pero tu cuerpo sí está comunicando.
La escucha activa: cuatro destrezas que sostienen la comunicación clínica
La Dra. Vallejo enmarca el lenguaje no verbal en algo más amplio: la escucha activa. Explica que suele realizar un “test de escucha activa” con 20 preguntas que evalúa cuatro áreas:
- Escuchar sin interrumpir
- Escuchar con atención plena, sin pensar en la respuesta mientras el otro habla
- Escuchar más allá de las palabras, leyendo el contexto emocional y no verbal
- Escuchar incentivando al otro a profundizar, con preguntas que abran información relevante
Su reflexión es directa: como seres humanos, no siempre ejercitamos el privilegio de escuchar… y en salud, escuchar lo es todo. No solo con pacientes. También con colegas, amistades y familia.
¿Cómo practicar la escucha activa en sala de emergencias sin “irse en el viaje”?
La Dra. Barrera plantea el reto real: en un caso de trauma, la información debe ser clara y rápida. ¿Cómo se aplica la escucha activa en un entorno con intervenciones inmediatas?
La Dra. Vallejo regresa al triángulo de la comunicación:
- 55%: lenguaje no verbal
- 38%: tono de voz
- 7%: palabras
En escenarios de alta presión, el componente dominante sigue siendo el mismo: el no verbal. Y ahí viene lo práctico:
1) Presencia total (aunque sea breve)
Si tienes dos minutos, que sean reales. Sin mirar el reloj, sin dejar la mente en el pasillo, sin contestar con el cuerpo mientras “atiendes” con la boca.
2) Ponte al nivel del paciente
Si el paciente está acostado, bajar tu postura cambia la jerarquía automática del encuentro. Sentarte o acomodarte para conversar “en el mismo nivel” reduce distancia, mejora la confianza y facilita que el paciente se atreva a decir lo que necesita decir.
3) Haz preguntas con intención
La Dra. Vallejo sugiere tres tipos de preguntas que pueden hacerse en poco tiempo:
- Preguntas para levantar curiosidad sobre la condición
- Preguntas para fomentar pensamiento crítico y claridad
- Preguntas para evaluar conocimiento previo del paciente
Esas respuestas se convierten en un plan de acción, no en una conversación interminable.
4) Usa el silencio como herramienta clínica
Culturalmente, el silencio incomoda. Pero en la clínica, el silencio “hace magia”. Puede traer calma, puede abrir espacio, puede decir más que una explicación larga. También ayuda a preparar el terreno para el próximo paso.

Posturas y gestos que abren o cierran la relación clínica
La Dra. Vallejo aterriza el lenguaje no verbal al día a día en Puerto Rico, con recomendaciones concretas:
- Mirada sostenida y empática: mirar a los ojos mientras el paciente habla cambia la experiencia de “me escucharon”.
- Cuerpo abierto: evitar brazos cruzados o piernas cruzadas si buscas apertura.
- Manos visibles sobre la mesa: proyectan confianza y presencia.
- Pies en el piso, postura firme: comunica estabilidad sin prisa.
- Una sonrisa breve: calidez. No por “estar feliz”, sino por transmitir humanidad.
- Contacto físico apropiado (como una mano en el hombro): especialmente al dar noticias difíciles, puede comunicar “no estás sola” sin decir una palabra.
Cuando no escuchar escala: frustración, enojo y experiencias que se dañan
La Dra. Vallejo comparte un ejemplo poderoso: un conflicto se intensificó por falta de escucha. Otra persona intervino, se sentó al mismo nivel y la familiar expresó su necesidad real: “Lo único que no quiero es que muera solo.”
El diagnóstico no cambió; la persona falleció, pero el proceso de duelo y la experiencia familiar sí cambiaron por completo. No con frases como “tranquilícese”, sino con escucha y un plan de acción.
El apretón de manos: un gesto pequeño que baja la pared
La Dra. Barrera comparte una práctica que comenzó a implementar: dar la mano al presentarse. Ese contacto físico sencillo rompe la distancia entre “profesional” y “paciente vulnerable”. Ella observa que los hombros bajan, la tensión disminuye, la conversación fluye mejor.
La Dra. Vallejo le añade “la cereza encima”: mencionar el nombre del paciente. Decir “José” y preguntar “¿cómo estás?” puede reducir la ansiedad de inmediato.
La pregunta “trivial” que calma en medio del caos
La Dra. Vallejo cuenta una anécdota de una enfermera que preguntaba: “¿Qué es lo que más te gusta hacer?” En un caso, el paciente dijo que le encantaban los carros antiguos. La enfermera, sin saber del tema, hizo preguntas simples y luego, antes de la cirugía, le dijo algo que conectaba con su vida: que iba a volver a correr esos carros.
No era “hablar por hablar”. Era usar la escucha como puente para transmitir paz y llevar al paciente hacia lo próximo.
En trauma, el conocimiento compartido también salva vidas
El episodio cierra con una invitación clara: practicar estas destrezas no solo mejora la comunicación con pacientes,sino que también cambia cómo nos relacionamos con colegas y familia. La presencia, el silencio, el contacto apropiado, el nombre, la postura: todo eso queda en la memoria del paciente.
Porque en el trauma, no solo cuenta lo que haces. También cuenta cómo estuviste ahí.
🧩 Lecciones clave
- El lenguaje no verbal domina la comunicación clínica, incluso en el trauma.
- La escucha activa se entrena: no interrumpir, atención plena, leer más allá de las palabras y hacer preguntas que profundicen.
- La presencia y la postura al nivel del paciente reducen la jerarquía y la ansiedad.
- El silencio bien usado puede calmar y facilitar la obtención de información importante.
- El nombre + contacto humano (como un apretón de manos) construyen confianza rápido.
Hablemos de Trauma Podcast es auspiciado por SIMED, líder en seguros de impericia médica.



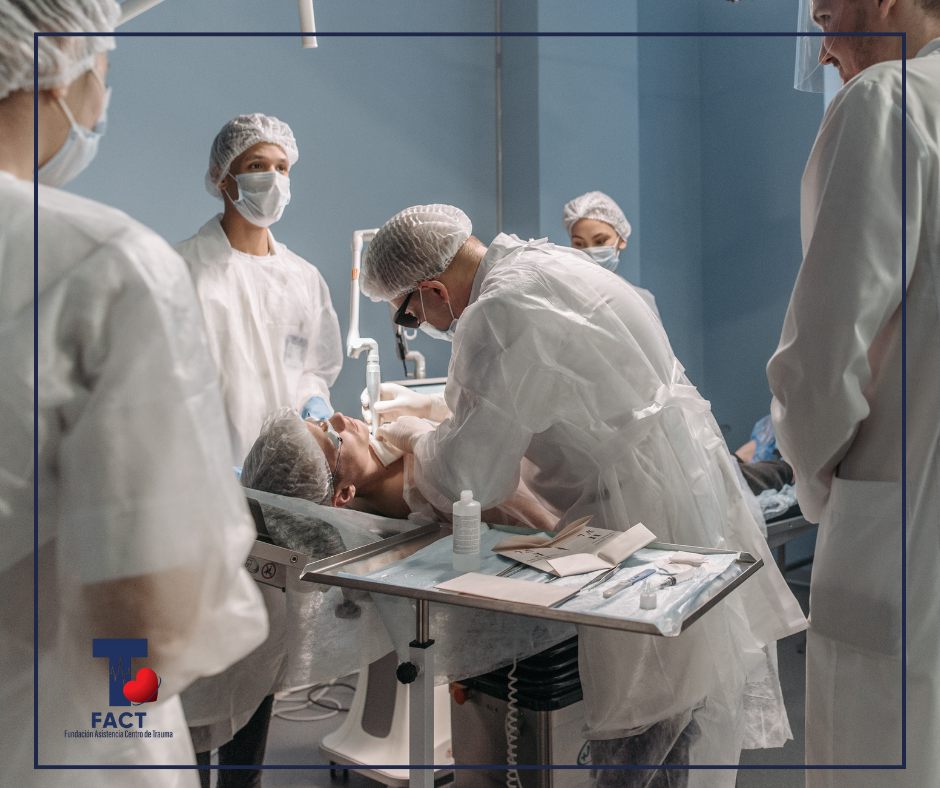

 En trauma, todo ocurre al mismo tiempo: una admisión en estabilizadora, un paciente en sala, una consulta urgente. En ese ritmo vertiginoso,
En trauma, todo ocurre al mismo tiempo: una admisión en estabilizadora, un paciente en sala, una consulta urgente. En ese ritmo vertiginoso,  El tiempo escasea, pero un minuto de comunicación puede evitar horas de ansiedad. Explicar al paciente qué se le está haciendo, qué servicios lo evaluarán o cuánto puede demorar un procedimiento
El tiempo escasea, pero un minuto de comunicación puede evitar horas de ansiedad. Explicar al paciente qué se le está haciendo, qué servicios lo evaluarán o cuánto puede demorar un procedimiento  El trauma no se maneja en solitario. En cada intervención convergen múltiples profesionales: cirujanos, enfermeros, residentes, estudiantes. Saber cuándo pedir ayuda, ofrecer apoyo o asumir tareas complementarias
El trauma no se maneja en solitario. En cada intervención convergen múltiples profesionales: cirujanos, enfermeros, residentes, estudiantes. Saber cuándo pedir ayuda, ofrecer apoyo o asumir tareas complementarias  Entre turnos prolongados, operaciones de madrugada y emergencias inesperadas, el autocuidado puede parecer un lujo. Pero en trauma,
Entre turnos prolongados, operaciones de madrugada y emergencias inesperadas, el autocuidado puede parecer un lujo. Pero en trauma,  El trauma puede ser emocionalmente desgastante. Ver pacientes en estados críticos, o perderlos pese al esfuerzo, deja huellas. Por eso, incorporar
El trauma puede ser emocionalmente desgastante. Ver pacientes en estados críticos, o perderlos pese al esfuerzo, deja huellas. Por eso, incorporar 